Jetzt gibt's 'ne Freikarte für alle SAMSUNG GALAXY S7 und S7 edge | Blog | Über uns | WD Kommunikationsgeräte GmbH

Suchergebnis Auf Amazon.de Für: Samsung Galaxy S7 - 64 GB / Micro SD Speicherkarten / Speicherkarten: Computer & Zubehör

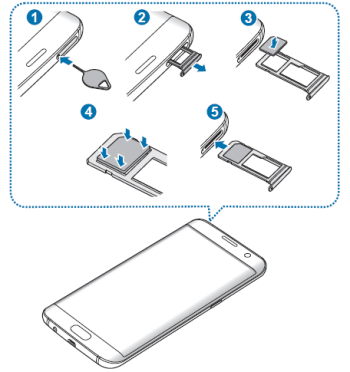
Samsung Galaxy S7 und S7 Edge: Speicherkarte sicher entfernen | Smartphone & Handy Forum - USP-Forum.de


_JPG$)